Новости нашей клиники
Сегодня поговорим про такое заболевании, как розацеа.
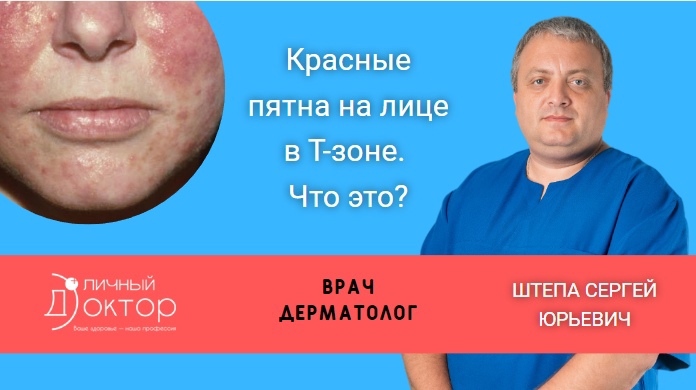
Розацеа – это хроническое заболевание кожи, которое характеризуется поражением сосудов кожи лица, покраснением кожи, наличием гнойничковых высыпаний, утолщением дермы и нарушением отслойки эпителия.
Предрасположены к заболеванию чаще:
- Женщины в период менопаузы
- Блондинки и рыжеволосые с тонкой чувствительной кожей
- Люди с заболеваниями ЖКТ
- Люди, с нарушениями эндокринной системы
В группу риска так же входят пациенты с вегето-сосудистой дистонией (с поражением сосудистой сетки лица)
О розацеа следует предположить, если после контакта с холодной или горячей водой, после употребления горячих напитков и алкоголя или же при резкой смене окружающей температуры лицо мгновенно покрывается красными пятнами, которые длительное время не исчезают.
Краснота локализуется в Т-зоне лица (лоб, нос, подбородок и щеки).
Начальная стадия заболевания часто остается незамеченной, так как сильного дискомфорта пациенту не причиняет, покраснения легко маскируются косметическими средствами.
Далее расширяются сосуды на лице, увеличивается приток крови, повышается местная температура, начинает активно развиваться патогенная микрофлора. Заболевание осложняется угревой сыпью и демодекозом (клещ демодекс, который живет и размножается в волосяных фолликулах, сальных железах кожи).
В местах покраснения пациенты могут ощущать чувство жжения и/или покалывания, если заболевания осложнено демодекозом, может ощущаться в местах покраснения зуд и чувство ползания мурашек.
Следующая стадия розацеа проявляется наличием бугорков и неровностей на коже, которые через некоторое время превращаются в небольшие гнойнички. Кожа становится плотной, шероховатой на ощупь, уплотнения при розацеа наиболее интенсивные в Т-зоне, краснота и припухлость кожи наблюдается постоянно без присутствия провоцирующих факторов. Выглядит это как плотная кожа.
При прогрессировании розацеа поражается область вокруг глаз и веки. Присоединяется дискомфорт во время моргания, ощущение рези, сухости и песка в глазах. Причем поражения глаз протекают достаточно легко и не соответствуют тяжести поражения кожных покровов.
Обычно болезнь протекает с нарастанием симптомов, их усилением, но часто бывают и периоды покоя, когда она себя почти никак не проявляет.
Как лечить розацеа?
Для диагностики проводят осмотр, назначают анализы мочи и крови, бакпосев содержимого из угрей и соскоб пораженных участков кожи.
У 60-80% больных розацеа имеются сопутствующие заболевания желудочно-кишечного тракта в форме хронического гастрита, хронического колита, хронического холецистопанкреатита. Поэтому диета и консультация гастроэнтеролога может снизить риски обострения заболевания, особенно на ранней стадии.
В ряде случаев дерматолог порекомендует обратиться к другим врачам, пройти УЗИ и дополнительные обследования внутренних органов – это необходимо, чтобы исключить многие другие заболевания, которые могут давать кожную реакцию в качестве одного из симптомов.
Если вовремя обратиться за медицинской помощью, еще на начальной стадии розацеа, которая характеризуется покраснениями кожи, заболевание достаточно быстро поддается лечению. Лечение осложненных состояний может затянуться на месяцы.
Необходимо обратиться за консультацией к врачу дерматологу.
В нашей клинике прием ведет врач дерматолог Штепа Сергей Юрьевич
Записаться на прием можно по тел 8 (34145) 5-46-69 г.Воткинск, 8(34241) 7-45-45 г.Чайковский
Меланома - рак кожи. Самый опасный и стремительно развивающийся вид рака, который может давать метастазы в любой орган и длительно оставаться незамеченным.
Наша кожа - самый крупный орган нашего тела, на нем может находиться огромное количество доброкачественных образований: невусы, родинки, пигментные невусы, бородавки, гемангиомы. Некоторые родинки в силу каких-либо причин могут переродиться в злокачественное образование.
На что нужно обратить внимание?
Во-первых, обращаем внимание на изменение цвета родинки
Изменение краев родинки (они стали неровными)
Появились волосы на ее поверхности и рядом
Появились неприятные ощущения в области родинки, например постоянный зуд
Появление ассиметрии, увеличение размера
Появление на родинке трещин, наростов
Родинка начала кровоточить
Если родинка стала темнее или на ней начинают расти волосы - стоит бить тревогу! Это означает, что там идет усиленное деление клеток, которое характерно для злокачественных процессов.
Кто в группе риска?
- В группе риска люди с 1-м типом кожи (белая кожа), имеющие множественное количество родинок, а также люди, имеющие много веснушек на лице и теле.
- Стоит обратить внимание на те места, где были когда-то удалены родинки, гемангиомы. В этих местах есть риск образования базалиомы или плоскоклеточного рака, он не всегда даёт метастазы, но всё же может быть опасен для здоровья и жизни.
- Чрезмерное пребывание на солнце или в соляриях также является риском образования меланомы.
- После такого жаркого лета, как в этом году, обязательно рекомендуем пройти дерматоскопию, чтобы убедиться, что все в порядке и для здоровья нет никакой опасности.
- Людям в группе риска и всем, кто старше 45 лет, обязательно необходимо 1 раз в год проходить обследование.
Любая, даже самая маленькая травма родинки может привести к злокачественному перерождению родинки! Поэтому необходимо быть осторожным и обязательно при травмировании родинки, показать её дерматологу.
Если родинка регулярно подвергается травмированию лучше всего ее сразу удалить.
Места ранее удаленных образований тоже необходимо регулярно проверять.
Важно не упустить время и принять меры!
АКЦИЯ - месяц борьбы с грозным заболеванием - меланомой - дерматоскопия - 100 рублей!
На приеме доктор проведет полную проверку тела
Сначала он осматривает все тело невооруженным глазом.
Затем, с помощью дерматоскопа, осматривает подозрительные родинки.
Если врач считает, что имеется большая вероятность того, что родинка злокачественная (родинка повышенной категории риска), или же ее природа неясна, предлагается удаление родинок и/или биопсия (снятие образца кожи для определения доброкачественности родинки).
Обследуйте родинки - сохраните свою жизнь!
Диагностику проводит врач дерматовенеролог Штепа Сергей Юрьевич
Запись по тел г. Воткинск 8(34145) 5-46-69, г.Чайковский 8(34241)7-45-45

Вопрос хороший. Наверное, многим наркоз не нужен, проходят и без него. Но для тех, кто делает эту процедуру впервые, приходится принимать решение с наркозом или без, от этого во многом зависит стоимость процедуры.
Давайте разберемся, когда лучше с наркозом?
Колоноскопия не доставляет приятных ощущений, и в целом, психологически пациенту бывает непросто настроиться на прохождение колоноскопии.
- Если пациенту тревожно и психологически сложно пройти эту процедуру;
- Детский возраст;
- Спайки на кишечнике;
- Невысокие пороги боли - даже ощущение слабой боли тяжело переносится;
- Болезнь Крона или НЯК
При сильном рвотном рефлексе при ФГС, эту процедуру тоже возможно пройти под наркозом.
Под полным наркозом человек ничего не чувствует и погружается в состояние глубокого сна. Процедура проводится под контролем врача анестезиолога.
После процедуры, проведенной под наркозом, человек еще какое-то время находится под присмотром анестезиолога до полного восстановления сознания. В этот день не рекомендуется управлять транспортным средством.
Допускается одновременное прохождение колоноскопии и ФГС под наркозом.
В нашей клинике доступна услуга ФГДС и колоноскопии под наркозом!
Такой подход к обследованию позволяет полностью исключить дискомфорт и болевые ощущения пациента.
К тому же, это дает преимущество доктору тщательнее провести диагностику.
Во время одного посещения можно также взять биологический материал на исследование.
Стоимость обследования:
- Колоноскопия+наркоз 8000 руб
- ФГДС+наркоз 6500 руб
- Kолоноскопия+ФГДС+наркоз 10500 руб
К диагностической процедуре под медикаментозным сном нужна подготовка, имеются противопоказания.
Узнать подробности или записаться на обследование можно по тел 5-46-69

Сегодня пойдет речь о заболевании, которое довольно часто встречается у детей и может быть не сразу замечено родителями.
Рассказывает врач ортопед травматолог Кондратьев Владимир Сергеевич.
Этим заболеванием чаще всего страдают мальчики 8-13 лет, хотя и девочки тоже. Провоцирующим фактором могут быть постоянные перегрузки стопы (например, при занятиях спортом), мальчики более активны, поэтому для мальчиков это заболевание более характерно, хотя девочки тоже, если занимаются, например, танцами или каким-то видом спорта.
Возможны как острые, так и постепенно усиливающиеся боли в пятке. Болевой синдром возникает преимущественно после нагрузки (бега, продолжительной ходьбы, прыжков).
Болезнь Шинца следует заподозрить при появлении любых жалоб ребенка на неприятные ощущения со стороны пятки и голеностопного сустава. Необходимо обращаться к ортопеду.
Питание участка кости нарушается, возникает очаг омертвения - асептический некроз, кость разрушается. Омертвевший участок не может выдерживать обычные нагрузки и «продавливается». Некротический процесс может приводить к тому, что губчатая структура пяточной кости замещается очагами фиброзных рубцов. Это приводит к многочисленным переломам и нарушению кровоснабжения в области всей стопы.
При дальнейшем развитии болезнь Шинца у детей вызывает в первую очередь неправильную постановку стопы, провоцируя косолапость и плоскостопие. На более поздних стадиях может появиться привычная хромота и даже небольшое укорочение конечности.
У части пациентов болевой синдром остается умеренным, опора на ногу нарушается незначительно. Поэтому родители могут пропустить начало заболевания, если ребенок особо и не жалуется.
У другой части пациентов боли прогрессируют и становятся настолько невыносимыми, что опора на пятку полностью исключается.
Диагноз ставится ортопедом-травматологом с учетом анамнеза, клинической картины и рентгенологических снимков.
При своевременном лечении прогноз благоприятный.
Здесь главное вовремя попасть на прием к врачу ортопеду-травматологу. Маленькому пациенту рекомендуется ограничить нагрузку на ногу, назначают специальные гелевые подпяточники или ортопедические стельки, физиопроцедуры, возможно медикаментозное лечение. При резких болях возможна кратковременная фиксация гипсовой лонгетой.
При отсутствии эффекта от консервативной терапии выполняют хирургическое вмешательство!
Записаться на прием к ортопеду-травматологу Кондратьеву Владимиру Сергеевичу в клинике «отЛичный Доктор» можно по тел 8 (34241) 7-45-45 Чайковский, 8(34145) 5-46-69 Воткинск
